目次
腎臓の働きについて
腎臓は左右の腰のあたりにある、こぶし大の臓器です。
腎臓の働きは大きく3つあります。
- 体に溜まった老廃物を対外におしっこ(尿)として出す。
- 体の水分量や、イオン(ナトリウム・カリウム・リン・カルシム等)のバランスを整える
- 血液をつくるホルモン(エリスロポエチン)を産生したり、骨の代謝に必要なビタミンを活性化する。
腎臓の働きが弱ってしまうと様々な問題が起こります。
- 体に老廃物が溜まりやすくなり、疲れやすくなる。
- 体に水分が溜まり、むくみが出たり、心臓が弱ってしまう。
- ホルモンが産生されず、貧血になる。骨がもろくなる。
このように、腎臓は生きていく上で非常に重要な働きを担っています。
腎臓の働きを調べる方法
腎臓の機能を調べる方法には血液検査、尿検査、超音波検査などがあります。
企業健診や特定健診では血液検査や尿検査が用いられます。具体的な検査項目は以下のものがあります。
- 血液検査(eGFR(推定糸球体濾過量))
- 尿蛋白
- 尿潜血
- 尿糖
「eGFR(推定糸球体濾過量)」
腎臓では血液を糸球体という構造物を通すことで、血液中の老廃物の排出や水分量の調整を行っています。糸球体はフィルターのような構造をしており、血液をろ過することで老廃物を分離しています。「血液をろ過できる量」≒「血液をきれいにする能力」と言い換えることができます。この推定糸球体濾過量は「年齢」「性別」「血清クレアチニン値」から推定値が計算されます。eGFRの数値が低くなると、腎機能が低下していることを意味します。
eGFRの数値に応じて下記のようにグレードが分類されています。
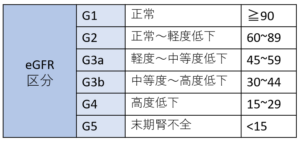
目安としては、eGFRが60以下になると腎機能が低下しており、注意が必要です。
「尿蛋白」
”糸球体”のフィルターは血液中のたんぱく質を通さない構造になっています(正常でも少量は排出されます)。何らかの影響で腎臓に障害が出ると、フィルター機能が低下し、フィルターをたんぱく質が通過するようになります。フィルターを通り抜けたたんぱく質は尿中に排出されます。この尿に漏れ出たたんぱく質のことを尿蛋白と言います。
尿蛋白は(-)、(±)、(1+)、(2+)、(3+)と表現され、数字が大きくなるにつれて、尿中に漏れ出たたんぱく質が多いことを意味します。
「尿潜血」
尿蛋白と同じく、糸球体というフィルターは赤血球を通さない構造になっています。フィルターの機能が低下することで、赤血球がフィルターを通過し、尿中に赤血球が出てくることになります。これを調べるのが“尿潜血”です。
尿潜血は赤血球に含まれる“ヘモグロビン”を調べています。
尿は”糸球体”から”膀胱”を経て体外に排出されるため、その過程で尿に血が混じることがあれば尿潜血は陽性となります。
”尿路結石”や”膀胱がん”といった病気でも尿潜血は陽性になります。
「尿糖」
尿中に出てきた糖分を調べる検査です。尿糖自体は腎臓の働きの低下を反映するわけではありません。
糖分は糸球体のフィルターを通過しますが、尿として排出される過程で体内に再度吸収されます。しかしフィルターを通過する糖分が多すぎると、再吸収が間に合わず尿中に糖分が排出されます。 血糖値が180mg/dlを超えると尿中に糖分が排出される と言われています。
尿糖が陽性になった方は糖尿病の可能性が高くなります。糖尿病の薬には、尿中に糖分を排出することで血糖値を下げるものがあります。そういった薬を内服されている方も尿糖が陽性となります。
糖尿病のコントロールが悪いと、腎臓の機能は悪化するため注意が必要です。
これらの「eGFR」「尿蛋白」「尿潜血」「尿糖」を組み合わせることで、腎臓の働きを評価します。
なぜ腎機能の低下に注意が必要なのか
腎機能が低下することで
- 体に老廃物が溜まりやすくなり、疲れやすくなる。
- 体に水分が溜まり、むくみが出たり、心臓が弱ってしまう。
- ホルモンが産生されず、貧血になる。骨がもろくなる。
といった不具合が起こります。
腎機能が極端に低下すると、老廃物や水分を自力で体外に排出することができなくなります。その場合は 「人工透析」が必要になります。
「人工透析」は、週に3回程度機械で血液を浄化する方法です。機械で浄化する血液の量には限界があるため、人工透析が必要な方は、水分制限や食事制限が必要になります。(その他に「腹膜透析」という透析方法もあります。)
また、腎機能の悪化は透析が必要になるだけではなく、 心血管イベント(脳卒中や心筋梗塞)のリスクが高くなります 。心血管イベントは命にかかわり、生活の質を大きく下げることになります。腎機能を維持することは、心臓や脳といった重要な臓器を守ることになります。
慢性腎臓病の定義
下記の片方または両方を満たす状態が3ヶ月以上持続する状態。
- 腎障害を示唆する所見(検尿異常、画像異常、血液異常、病理異常)
- 腎機能低下(eGFR<60ml/分/1.73m2)
と定義されています。
慢性腎臓病の原因
腎機能が低下する原因は様々です。
日本透析医学会で公表されている、2019年に透析導入となった原因疾患の割合は以下の通りです。
- 糖尿病性腎症:41.6%
- 慢性糸球体腎炎:14.9%
- 腎硬化症:16.4%
- 多発性嚢胞腎:2.4%
- 慢性腎盂腎炎、間質性腎炎:0.6%
- 急速進行性糸球体腎炎:1.5%
- 自己免疫性疾患に伴う腎炎:0.5%
- 原因不明:13.9%
「糖尿病性腎症」
糖尿病によって高血糖の状態が長く続くと、動脈硬化が進行します。腎臓のフィルターである糸球体は毛細血管の集合体です。糸球体の血管もダメージを受けることで、フィルター機能が低下します。糖尿病の治療をされている方は、糖尿病の数値だけでなく、腎機能も定期的にチェックする必要があります。
「慢性糸球体腎炎」
腎臓のフィルターである糸球体に何らかの原因で障害が起きる状態です。
短期間で糸球体に障害を起こす急性糸球体腎炎と緩やかに進行する慢性糸球体腎炎があります。慢性糸球体腎炎の多くは急性糸球体腎炎の一部が長期化すると考えられています。原因が特定できない場合もあります。
糸球体腎炎の原因となる病気は様々で、IgA腎症、幕性増殖性糸球体腎炎、膜性腎炎、ループス腎炎、血管炎、溶連菌感染後糸球体腎炎、等があります。
「腎硬化症」
高血圧による動脈硬化が原因です。長期に渡って高血圧が持続すると、全身の動脈硬化が進行します。糸球体に繋がる動脈が、動脈硬化により細くなることで、フィルターである糸球体に到達する血液の量が少なくなり、腎臓の機能が低下します。
血液検査や検尿に加えて、腹部超音波検査を行うことで原因を特定します。
明らかな原因が特定できない場合は、総合病院に紹介させて頂き、腎臓の細胞を採取(腎生検)して確定診断を行う場合があります。
腎臓の働きに注意が必要な人
- 健康診断の検尿で異常を指摘された方
- 糖尿病・高血圧・高尿酸血症などの治療を受けられている方。
- 体がむくむ、疲れやすいといった症状がある方
これらの項目が当てはまる方は、腎臓の働きが低下している可能性があります。かかりつけの医師にお気軽にご相談ください。
慢性腎臓病の治療
薬を使った治療としては大きく以下の3つに分けられます。
「腎機能低下の原因になっている病気の治療」:糖尿病、高血圧、糸球体腎炎などの治療
「腎機能に悪影響をもたらす病気の治療」:高血圧、脂質異常症、高尿酸血症などの治療
「腎機能低下によって生じた症状に対する治療」:むくみ、貧血、電解質異常などに対する治療。
その他に、 食事療法や、禁煙も大切です。
食事療法では、塩分制限(1日6g以下)が中心で、腎機能がある一定より低下すると、たんぱく質や水分量を制限する必要があります。
飲酒(アルコール)に関しては明確な基準はありません。21世紀における国民健康づくり運動「健康日本21」では、節度のある適度な飲酒として、アルコール1日20g(日本酒一合程度、ビール500ml程度)が目安と提案されています。
また適度な減量も重要ですが、ご高齢の方はカロリー制限によって痩せ(筋肉量の低下)に注意が必要です。
このように腎臓を守るための治療はたくさんあり、内服や食事療法など、個々の患者さんによって治療内容は大きく異なります。自己判断での治療が身体に負担になってしまうこともあります。かかりつけの内科医師によくご相談ください。
かかりつけ医の役割について
治療中のご病気がある方は、適宜採血や検尿を行い、腎臓の機能低下を早期発見に努めます。原因が不明な場合や、早期での治療介入が必要な場合は、総合病院に紹介させて頂き、精密検査や治療を行います。我々かかりつけ医では、腎機能のフォローはもちろん、高血圧・糖尿病・脂質異常症・高尿酸血症等のご病気の治療や生活習慣の是正といった、身体の総合的なメンテナンスをさせて頂きます。かかりつけ医と総合病院が連携することで、腎臓の働きを守り、合併症予防に努めます。
健診で内科の受診を勧められた方や、気になる症状がある方はお気軽に大阪市平野区(JR平野)のやまおか内科にご相談下さい。
参考文献)
日本透析医学会:2019年末の慢性透析患者の集計
日本腎臓学会編:エビデンスに基づくCKD診療ガイドライン 2018
Inoue M, et al, Epidemiol Community Health 2012; 66: 448-56